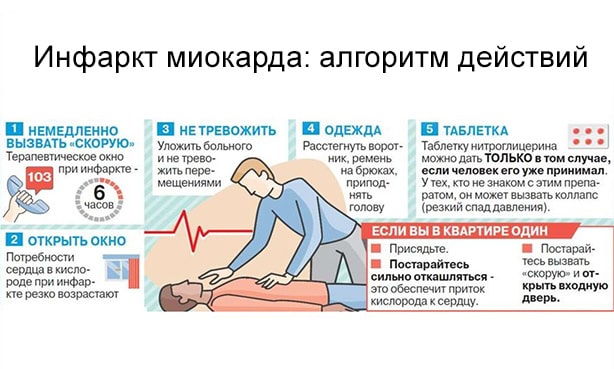
Скорую помощь нужно вызвать, если это первый в жизни приступ стенокардии, а так же если:
-
боль за грудиной или ее эквиваленты усиливаются или продолжаются более 5 минут, особенно если все это сопровождается ухудшением дыхания, слабостью, рвотой;
-
боль за грудиной не прекратилась или усилилась в течение 5 минут после рассасывания 1 таблетки нитроглицерина.
Реанимировать должен уметь каждый
Шансы больного выжить тем выше, чем раньше начаты реанимационные мероприятия (их нужно начинать не позднее, чем через одну минуту от момента начала сердечной катастрофы). Правила проведения основных реанимационных мероприятий:
Попросите кого-нибудь, например, соседей вызвать «Скорую помощь». Правильно уложите реанимируемого, обеспечив проходимость дыхательных путей. Для этого: больного нужно уложить на ровную твердую поверхность и максимально запрокинуть ему голову. Для улучшения проходимости дыхательных путей из ротовой полости нужно извлечь съемные зубные протезы или иные инородные тела. В случае рвоты, голову больного поверните набок, а содержимое из полости рта и глотки удалите при помощи тампона (или подручных средств).
Проверьте наличие самостоятельного дыхания.
Если самостоятельного дыхания нет, начните искусственную вентиляцию легких. Больной должен лежать в описанной ранее позе на спине с резко запрокинутой сзади головой. Позу можно обеспечить подкладыванием под плечи валика. Можно удерживать голову руками. Нижняя челюсть должна быть выдвинута вперед. Оказывающий помощь делает глубокий вдох, раскрывает рот, быстро приближает его ко рту больного и, плотно прижав губы ко рту, делает глубокий выдох, т.е. как бы вдувает воздух в его легкие и раздувает их. Чтобы воздух не выходил через нос реанимируемого, зажмите его нос пальцами. Затем оказывающий помощь откидывается назад и вновь делает глубокий вдох. За это время грудная клетка больного спадается – происходит пассивный выдох. Затем оказывающий помощь вновь вдувает воздух в рот больного. Из гигиенических соображений, лицо больного перед вдуванием воздуха можно прикрыть платком.
Если на сонной артерии отсутствует пульс, искусственную вентиляцию легких обязательно нужно сочетать с проведением непрямого массажа сердца. Для проведения непрямого массажа расположите руки одну на другой так, чтобы основание ладони, лежащей на грудине, находилось строго на срединной линии и на 2 пальца выше мечевидного отростка. Не сгибая рук и используя собственную массу тела, на 4-5 см плавно смещайте грудину к позвоночнику. При этом смещении происходит сдавление (компрессия) грудной клетки. Проводите массаж так, чтобы продолжительность компрессий была равной интервалу между ними. Частота компрессий должна составлять около 80 в минуту. В паузах руки оставляйте на грудине больного. Если Вы проводите реанимацию в одиночестве, проделав 15 компрессий грудной клетки, сделайте подряд два вдувания воздуха. Затем повторите непрямой массаж в сочетании с искусственной вентиляцией легких.
Не забывайте постоянно контролировать эффективность Ваших реанимационных мероприятий. Реанимация эффективна, если у больного розовеет кожа и слизистые оболочки, сузились зрачки и появилась реакция на свет, возобновилось или улучшилось спонтанное дыхание, появился пульс на сонной артерии.
Продолжайте реанимационные мероприятия до прибытия бригады скорой помощи.
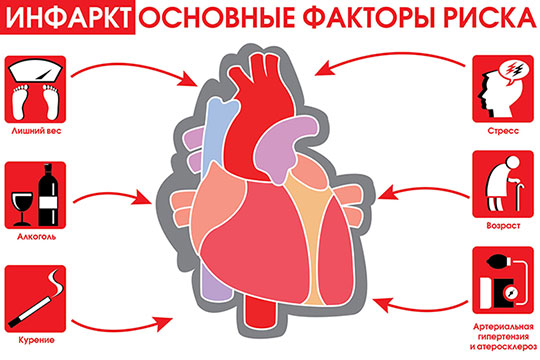
Итак: чаще всего инфаркт поражает людей, страдающих от недостатка двигательной активности на фоне психоэмоциональной перегрузки. Но «бич ХХ века» может сразить и людей с хорошей физической подготовкой, даже молодых. Основными причинами, способствующими возникновению инфаркта миокарда, являются: переедание, неправильное питание, избыток в пище животных жиров, недостаточная двигательная активность, гипертоническая болезнь, вредные привычки. Вероятность развития инфаркта у людей, ведущих малоподвижный образ жизни, в несколько раз больше, чем у физически активных.
Вот черный список, в который попали ускорители инфаркта миокарда, так называемые факторы риска
-
Курение – пожалуй один из самый значимых факторов и в то же время вполне контролируемый.
-
Высокий холестерин крови. Чем выше холестерин тем быстрее растут атеросклеротические бляшки, которые, как Вы уже поняли, даже при маленьких размерах могут создать большие неприятности.
-
Малоподвижный образ жизни и избыточная масса тела.
-
Повышенное артериальное давление, создает условия для травматизации сосудов и проникновения холестерина внутрь стенки артерии. Кроме того скачок давления может участвовать в разрыве уже сформировавшейся бляшки.
-
Сахарный диабет или повышенный сахар крови – развивающаяся ангиопатия сосудов (осложнения сахарного диабета) способствует прогрессированию атеросклероза, в связи с чем любыми средствами необходимо удерживать уровень сахара в пределах нормы.
Если всего этого у Вас нет, Вы моложе 55 лет и в роду не было ранних (до 55 лет) инфарктов, то вероятность развития инфаркта крайне мала.
Вязкость крови зависит и от употребления мяса. Результаты анализов крови показали, что кровь вегетарианцев оказалась значительно менее вязкой, чем у тех людей, которые постоянно питаются мясом.
Доказано, что люди, съедающие до 5 грецких орехов в день, в среднем живут на 7 лет дольше (в состав грецких орехов входят кислоты, предохраняющие сосуды от негативного воздействия избыточного холестерина).
Природные сочетания специфических веществ, улучшающих липидный (жировой) обмен, обнаружены в зеленом чае. Доза для профилактики атеросклероза — 200 г на ночь, для лечения — 4—5 чашек в течение дня (между приемами пищи).
Для профилактики и лечения атеросклероза полезно употреблять продукты, содержащие витамин Е. Этот витамин является хорошим антитромбином — он снижает свертываемость крови, способствует очищению вен и артерий от сгустков крови, а также укреплению капилляров и расширению вен. Исследования ученых США показали, что у людей (п = 125 тыс. человек), принимавших ежедневно в течение двух лет 100 ЕД витамина Е, на 40 % было меньше случаев сердечных заболеваний и на 30 % — инфарктов.
Продукты, которые следует ограничить:
-
мясо (не более 1 раза в неделю или заменить его на рыбу)
-
животные жиры (употреблять преимущественно растительные жиры)
-
яйца (не более 1—2 шт. в неделю: в одном яичном желтке содержится 250 мгхолестерина, а в сутки организм не должен получать с пищей более 300 мг холестерина)
-
сахар (заменить медом, фруктами, сухофруктами), нежирные сорта сыра.
Продукты, которые следует исключить из рациона питания:
-
жирную говядину, баранину, свинину;
-
субпродукты — печень, почки, мозги;
-
жирные сорта птицы — гуся, утку;
-
копченые колбасы, окорока, паштеты, корейку, грудинку;
-
животные жиры, сливочное масло, нутряное сало, твердые маргарины, пальмовое и кокосовое масла;
-
цельное молоко, жирные кисломолочные продукты (сметана, ряженка и т. д.), жирные сорта сыра;
-
мороженое, пудинги, сметанные и масляные кремы, пирожные, торты, бисквиты, сдобную выпечку, сдобный белый хлеб;
-
шоколад, какао, любые шоколадные напитки;
-
любые чипсы, жаренные на неизвестных жирах, любые жареные и соленые орешки;
-
майонез, а также соусы, в рецептуру которых входит сметана.
Установлено, что для организма опасен не сам холестерин, а его окисленные формы. Так, у животных, которым давали с пищей неокисленный холестерин, атеросклероз был выражен слабо или вообще не развивался. Однако если к рациону добавляли даже небольшое количество окисленного холестерина, у животных наблюдались выраженные атеросклеротические изменения.
Продукты содержащие окисленный холестерин:
-
несвежие животные жиры;
-
жиры, прошедшие глубокую термическую обработку (тушение, жарение и др.);
-
консервы, колбасы, твердые сыры, яичный порошок.
Но и неокисленный холестерин становится опасным (атерогенным) при недостатке в организме антиоксидантов (витаминов Е, А, каротиноидов и др.). В большом количестве антиоксиданты содержатся в сырой растительной пище, зелени, цельных зернах и крупах.
Существует еще одна причина развития атеросклероза. Это употребление несвежего или термически обработанного растительного рафинированного масла. Если на таком растительном масле готовить пищу (жарить или тушить), то организм не только получит избыток пероксидов (перекисей), но и лишится значительной части внутренних запасов антиоксидантов. Лицам, имеющим склонность к атеросклерозу или даже уже имеющим это заболевание, следует готовить продукты на воде, а масло добавлять в готовое блюдо. Источником пероксидов является также рафинированное растительное масло не подвергнутое термической обработке, но стоявшее долго на свету в тепле, при доступе кислорода воздуха. В день следует употреблять 1—2 ст. ложки свежего нерафинированного растительного масла, дополнительно включать в рацион питания орехи, семечки, цельные зерна и крупы.
